Antikoagulation - Blutgerinnungshemmung
Trotz Blutverdû¥nner (Antikoagulation) kûÑnnen Patienten einen kieferchirurgischer Eingriff (ZûÊhne ziehen) ohne Risiko durchfû¥hren lassen
 Eine Reihe von zahnûÊrztlichen Behandlungsmaûnahmen in der Kieferchirurgie wie Zahnextraktionen oder Implantationen kûÑnnen mit postoperativen Blutungen einhergehen. Diese stellen unter normalen Bedingungen und fû¥r gesunde Patienten kein Risiko dar. Die zahnûÊrztliche Behandlung von Patienten unter Antikoagulation ist demgegenû¥ber komplexer und stellt den behandelnden Zahnarzt vor besondere Herausforderungen.
Eine Reihe von zahnûÊrztlichen Behandlungsmaûnahmen in der Kieferchirurgie wie Zahnextraktionen oder Implantationen kûÑnnen mit postoperativen Blutungen einhergehen. Diese stellen unter normalen Bedingungen und fû¥r gesunde Patienten kein Risiko dar. Die zahnûÊrztliche Behandlung von Patienten unter Antikoagulation ist demgegenû¥ber komplexer und stellt den behandelnden Zahnarzt vor besondere Herausforderungen.
Was ist eine Antikoagulation?
Die Hemmung der Blutgerinnung durch Gabe von Medikamenten wird als Antikoagulation bezeichnet, gerinnungshemmende Medikamente analog als Antikoagulanzien. Obgleich im umgangssprachlichen Raum als "Blutverdû¥nnung" beschrieben, resultiert Antikoagulation in Wirklichkeit nicht in einer verminderten ViskositûÊt (ZûÊhflû¥ssigkeit) des Blutes.
Was passiert bei der Antikoagulation?
Bei der Blutgerinnung wird das verletzte GefûÊû im letzten Schritt durch ein Fibrinnetz verschlossen. Das hierzu notwendige Fibrin wird in einer Reihe von Reaktionen gebildet, welche durch die sogenannten Gerinnungsfaktoren katalysiert werden. An eben diesen Gerinnungsfaktoren setzt die Antikoagulation an, um die Bildung von Fibrin zu hemmen. Dies geschieht auf zwei Arten: Direkte Antikoagulanzien reagieren mit den Gerinnungsfaktoren und unterbrechen so die Prozesskette, welche zur Bildung von Fibrin fû¥hrt. Indirekte Antikoagulanzien hemmen hingegen die Synthese der Gerinnungsfaktoren, erreichen aber selbigen Effekt.
Fû¥r wen ist eine Antikoagulation gedacht?
 Selbst aus kleinen Verletzungen an BlutgefûÊûen kann der menschliche KûÑrper verbluten, weil das arterielle GefûÊûsystem unter ûÊuûerem Druck steht. So ist die HûÊmostase fû¥r gesunde Patienten û¥berlebenswichtig, muss aber dringend durch Antikoagulanzien gehemmt werden, falls der Patient einen klinischen Zustand aufweist, bei dem das Risiko fû¥r Thrombosen und Embolien erhûÑht ist. Dies kann als Thromboseprophylaxe vor, wûÊhrend und nach Operationen, bei der Blutentnahme oder bei Herzkatheter Eingriffen geschehen. Ebenso ist die Blutgerinnungshemmung des Patienten oder Arteriosklerosen in einem fortgeschrittenen Stadium sein. Darû¥ber hinaus werden Antikoagulanzien eingesetzt, um bereits bestehende Thrombosen zu therapieren und deren Rezidiv zu vermeiden.
Selbst aus kleinen Verletzungen an BlutgefûÊûen kann der menschliche KûÑrper verbluten, weil das arterielle GefûÊûsystem unter ûÊuûerem Druck steht. So ist die HûÊmostase fû¥r gesunde Patienten û¥berlebenswichtig, muss aber dringend durch Antikoagulanzien gehemmt werden, falls der Patient einen klinischen Zustand aufweist, bei dem das Risiko fû¥r Thrombosen und Embolien erhûÑht ist. Dies kann als Thromboseprophylaxe vor, wûÊhrend und nach Operationen, bei der Blutentnahme oder bei Herzkatheter Eingriffen geschehen. Ebenso ist die Blutgerinnungshemmung des Patienten oder Arteriosklerosen in einem fortgeschrittenen Stadium sein. Darû¥ber hinaus werden Antikoagulanzien eingesetzt, um bereits bestehende Thrombosen zu therapieren und deren Rezidiv zu vermeiden.
Wie lange wirkt eine Antikoagulation?
Antikoagulanzien unterscheiden sich neben ihrer Wirkungsweise auch hinsichtlich ihrer Wirkungsdauer. Die weitverbreiteten Cumarinderivate, sogenannte Vitamin-K-Antagonisten, haben beispielsweise je nach PrûÊparat Eliminationshalbwertszeiten zwischen 38 und 160 Stunden, wirken also stets mehrere Tage lang. Sie kûÑnnen nicht ohne Weiteres ausgesetzt werden und erfordern vor Eingriffen dauerhaftes Monitoring durch den zustûÊndigen Arzt. Als Ersatz fungieren niedermolekulare Heparine wie Enoxaparin, die bis zu 24 Stunden wirken.
Faktor-Xa-Inhibatoren wie Apixaban, Rivaroxaban oder Edoxaban, die zu den neuen Antikoagulanzien zûÊhlen, wirken in der Regel im Rahmen von 24 Stunden, ebenso die dazugehûÑrigen Thrombininhibatoren, hauptsûÊchlich vertreten durch das Medikament Dabigatran. Im Rahmen eines Eingriffs ist es bei Faktor-Xa- und Thrombininhibatoren daher in den meisten FûÊllen ausreichend, das Medikament einen Tag zuvor abzusetzen.
Blutgerinnung kann unter bestimmten Bedingungen gefûÊhrlich werden
Die Blutgerinnung erfolgt im menschlichen Organismus in zwei Stufen. ZunûÊchst heften sich sogenannte Thrombozyten (BlutplûÊttchen) an den verletzten Bereich der GefûÊûwand an und aggregieren miteinander zu einem Thrombus (Pfropf). Anschlieûend lagert sich zwischen die Thrombozyten ein Fibrinnetz, durch welches der Thrombus gefestigt wird. WûÊhrend die Blutgerinnung bei gesunden Patienten ûÊuûerst wichtig fû¥r den Wundverschluss ist, kann dieser kûÑrpereigene Regenerationsprozess fû¥r Menschen mit erhûÑhtem Embolie- und Thromboserisiko gefûÊhrlich werden.
Um thromboembolischen Komplikationen wie SchlaganfûÊllen oder Lungenembolien vorzubeugen, werden Risikopatienten zunehmend ambulant und auch langjûÊhrig medikamentûÑs mit Gerinnungshemmern bzw. Antikoagulanzien behandelt. Diese greifen direkt oder indirekt in die Gerinnungskaskade ein und verlangsamen die Blutgerinnung. Verschiedene Indikationen sprechen fû¥r eine solche Blutgerinnungshemmung. So findet im Anschluss an Operationen eine Prophylaxe venûÑser Thrombosen statt. Zur Vermeidung arterieller Thrombosen ist zudem im Rahmen einer Schlaganfalls Prophylaxe bei Vorhofflimmern und Patienten mit kû¥nstlicher Herzklappe eine medikamentûÑse Gerinnungshemmung mit Antikoagulanzien angezeigt.
Bei Vorhofflimmern kûÑnnen sich beispielsweise Blutwirbel im Vorhof bilden, sodass das Risiko fû¥r eine Thrombusbildung ansteigt. Durch eine Herabsetzung der BlutgerinnungsfûÊhigkeit kann dieses Risiko gesenkt werden. Infolge der medikamentûÑsen Gerinnungshemmung steigt fû¥r antikoagulierte Patienten das postoperative Blutungsrisiko, weshalb der Gerinnungsstatus bei einigen Medikamenten regelmûÊûig kontrolliert wird. Sind operative Eingriffe wie Zahnextraktionen geplant, sind im Vorfeld entsprechend einige Vorkehrungen und gegebenenfalls eine Anpassung der Medikation erforderlich.
Was ist der HAS-BLED-Score?
Der HAS-BLED-Score ist ein klinischer Score, der dazu gedacht ist, das Blutungsrisiko fû¥r Patienten einzuschûÊtzen, die wegen Vorhofflimmerns prophylaktisch antikoaguliert werden sollen.
Welche Antikoagulanzien werden eingesetzt
Verbreitet ist immer noch die Gerinnungshemmung mithilfe von Vitamin-K-Antagonisten wie Cumarinderivate, die in der Leber zu einer verminderten Synthese von Vitamin-K-abhûÊngigen Gerinnungsfaktoren und somit zu einer herabgesetzten BlutgerinnungsfûÊhigkeit fû¥hren. Daneben werden zunehmend Faktor-Xa-Inhibatoren zur SekundûÊrprophylaxe von thromboembolischen Komplikationen und langfristigen Schlaganfallprophylaxe bei Vorhofflimmern eingesetzt. Diese hemmen die durch Antithrombin vermittelte Synthese des Xa-Gerinnungsfaktors.
Sogenannte Thrombininhibatoren stellen eine weitere MûÑglichkeit der Gerinnungshemmung dar. Diese greifen in die Thrombinsynthese ein, indem sie sich an die Fibrinogen-Bindungsstelle heften. Thrombininhibatoren werden unter anderem bei Patienten mit Vorhofflimmern zur Schlaganfallprophylaxe eingesetzt. Neuere Antikoagulanzien wie die Faktor-Xa- und Thrombininhibatoren erfordern im Gegensatz zu Vitamin-K-Antagonisten keine gewichtsadaptierte Dosierung und kein regelmûÊûiges Monitoring des Gerinnungsstatus. Zudem gehen sie mit einem erniedrigten Blutungsrisiko einher.
Orale Antikoagulation in der zahnûÊrztlichen Praxis
Auch bei antikoagulierten Patienten sind nicht selten Zahn-chirurgische Eingriffe erforderlich. Neben dem intraoperativen Blutungsrisiko stellen postoperativ nicht spontan sistierende (sich selbststûÊndig einstellende) Blutungen eine Gefahr fû¥r diese Patienten dar. Werden direkte orale Antikoagulanzien im Vorfeld des zahnmedizinischen Eingriffs einfach abgesetzt, kann im AbhûÊngigkeit vom applizierten Medikament aufgrund des erhûÑhten Risikos fû¥r thromboembolische Komplikationen eine fû¥r die Patienten gefûÊhrliche Lû¥cke entstehen. Diese Lû¥cke kann mit niedermolekularen Heparinen, die mit Antithrombin III einen Komplex bilden und an mehreren Stellen der Gerinnungskaskade aktivierte Gerinnungsfaktoren inaktivieren, geschlossen werden (sogenanntes Bridging).
Vitamin-K-Antagonisten
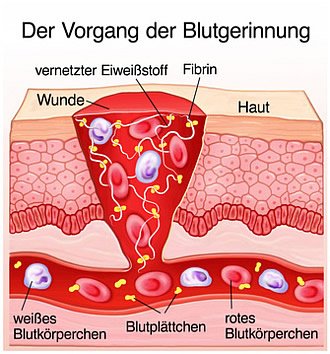 Bei Patienten, die mit Vitamin-K-Antagonisten therapiert werden, muss der Gerinnungsstatus im Rahmen regelmûÊûiger Blutuntersuchungen kontrolliert werden. Da der frû¥her gebrûÊuchliche Quick-Wert in den Messergebnissen zu hohe Schwankungen aufweist, hat die WHO zur Verlaufskontrolle einer medikmentûÑsen Gerinnungshemmung den standardisierten INR-Wert (ãInternational Normalized Ratioã) eingefû¥hrt.
Bei Patienten, die mit Vitamin-K-Antagonisten therapiert werden, muss der Gerinnungsstatus im Rahmen regelmûÊûiger Blutuntersuchungen kontrolliert werden. Da der frû¥her gebrûÊuchliche Quick-Wert in den Messergebnissen zu hohe Schwankungen aufweist, hat die WHO zur Verlaufskontrolle einer medikmentûÑsen Gerinnungshemmung den standardisierten INR-Wert (ãInternational Normalized Ratioã) eingefû¥hrt.
INR-Wert
Mithilfe des INR-Werts wird die als Blutgerinnungsmaû geltende Prothrombinzeit erfasst. Indem die Blutgerinnungsgeschwindigkeit im Vergleich zum Normwert (INR-Wert = 1) bestimmt wird, kann festgestellt werden, ob eine erhûÑhte Blutungsneigung vorliegt. Hierbei gilt: je hûÑher der INR-Wert, desto langsamer die Blutgerinnung. Ein INR-Wert von 2,0 entspricht also einer doppelt so langen Blutungszeit bzw. doppelt so langsamen Blutgerinnung. Der INR-Wert liegt bei einer Therapie mit oralen Vitamin-K-Antagonisten durchschnittlich zwischen 2,0 und 3,5 (therapeutischer Bereich). Bei Patienten mit Lungenembolie, tiefer Beinvenenthrombose oder Vorhofflimmern liegt dieser zwischen 2,0 und 3,0 und bei Patienten mit einem mechanischen Herzklappenersatz zwischen 2,5 und 3,5. Neben einer Therapie mit Antikoagulanzien kûÑnnen ein Vitamin-K-Mangel infolge schwerer Lebererkrankungen, Sprue, einseitige ErnûÊhrung, GerinnungsstûÑrungen sowie ein Fibrinogenmangel einen hûÑheren INR-Wert bedingen.
Orale Antikoagulation bei Zahnextraktionen
 GemûÊû den Empfehlungen der Deutschen Gesellschaft fû¥r Zahn-, Mund- und Kieferheilkunde kûÑnnen unter Antikoagulation einfache Zahnextraktionen ã auch mehrerer ZûÊhne ã sowie Osteotomien bei adûÊquater lokaler Blutstillung bei einem INR-Wert zwischen 2,0 bis 3,5 durchgefû¥hrt werden. Bei Zahnextraktionen liegt der optimale Ziel-INR-Wert beispielsweise mit 2,5 im therapeutischen Bereich, weshalb in aller Regel keine Umstellung erforderlich ist. Bei grûÑûeren zahnûÊrztlichen Eingriffen wie eine umfassende Zahnsanierung wird ein Ziel-INR-Wert von 1,5 angestrebt.
GemûÊû den Empfehlungen der Deutschen Gesellschaft fû¥r Zahn-, Mund- und Kieferheilkunde kûÑnnen unter Antikoagulation einfache Zahnextraktionen ã auch mehrerer ZûÊhne ã sowie Osteotomien bei adûÊquater lokaler Blutstillung bei einem INR-Wert zwischen 2,0 bis 3,5 durchgefû¥hrt werden. Bei Zahnextraktionen liegt der optimale Ziel-INR-Wert beispielsweise mit 2,5 im therapeutischen Bereich, weshalb in aller Regel keine Umstellung erforderlich ist. Bei grûÑûeren zahnûÊrztlichen Eingriffen wie eine umfassende Zahnsanierung wird ein Ziel-INR-Wert von 1,5 angestrebt.
Hierfû¥r werden die Vitamin-K-Antagonisten vor dem Eingriff abgesetzt und der Gerinnungsstatus tûÊglich û¥ber den INR-Wert kontrolliert. Liegt der Gerinnungswert unterhalb des Ziel-INR-Werts, kommen die niedermolekularen Heparine zum Einsatz. Dies erfolgt in jedem Fall durch den behandelnden Arzt. Eine Antikoagulation mit Vitamin-K-Antagonisten darf nicht ersatzlos ausgesetzt werden. Das Risiko fû¥r lebensbedrohliche Komplikationen ist in diesem Fall wesentlich hûÑher als das mûÑglicher Blutungen. Um die Gesundheit der betroffenen Patienten nicht zu gefûÊhrden, wird der INR-Wert am Tag vor dem geplanten zahnchirurgischen Eingriff û¥berprû¥ft. Bei einem INR-Wert im Bereich des Ziel-INR-Wertes kann die Zahnbehandlung erfolgen. Ihr Zahnarzt wird hierbei auf eine angemessene lokale Blutstillung und Wundversorgung, gegebenenfalls mit Verbandsplatten oder resorbierbaren SituationsnûÊhten, achten. Bei einem zu hohen INR-Wert wird der behandelnde Arzt die Dosis der Antikoagulanzien anpassen. Die zahnûÊrztliche Behandlung wird in diesem Fall um mindestens 3 Tage verschoben und der INR-Wert im Vorfeld des Eingriffs erneut bestimmt. Bei einem zu niedrigem INR-Wert ist die Antikoagulation nicht wirksam. Wenngleich eine zahnûÊrztliche Behandlung mûÑglich wûÊre, besteht eine GefûÊhrdung fû¥r den Patienten aufgrund der Grunderkrankung.
Thrombozytenaggregationshemmer
Thrombozytenaggregationshemmer, wie Aspirin oder Clopidogrel gehen ebenfalls mit einer erhûÑhten Blutungsneigung einher. Bei diesen ist allerdings kein Bridging mit Heparinen mûÑglich, weshalb in Absprache mit dem Arzt û¥ber ein temporûÊres, prûÊoperatives Aussetzen der Medikation bzw. Aufschieben des Eingriffs entschieden wird. Allgemein steigt das Blutungsrisiko durch eine Medikation mit Aspirin um 10 bis 20 Prozent und mit Clopidogrel um 30 bis 50 Prozent. Studien weisen allerdings darauf hin, dass das Risiko fû¥r thromboembolische Komplikationen bei Nichtabsetzung geringer ist.
Antikoagulanzien der neueren Generation wie Faktor-Xa- und Thrombininhibatoren erfordern im Gegensatz zu Vitamin-K-Antagonisten kein Bridging mit Heparinen. Diese kûÑnnen in aller Regel am Vortag des zahnûÊrztlichen Eingriffs aus- und postoperativ wieder wie gewohnt eingesetzt werden.
- Implantat Risiko: Welche Risiken bestehen?
Rufen Sie uns jetzt an und vereinbaren Sie einen Termin fû¥r ein kostenloses und unverbindliches BeratungsgesprûÊch unter:
033203/85200
Ihre und unsere Gesundheit liegt uns am Herzen!Daher bleibt unserer Zahnarztpraxis weiterhin fû¥r Sie geûÑffnet.Fû¥r unsere und Ihre Sicherheit bitten wir Sie um folgende... mehr lesen ô£

MilchzûÊhne sind die Grundlage fû¥r lebenslange Zahngesundheit. Neueste Studien zeigen alarmierende Ergebnisse - ZûÊhne kleiner Kinder sind hûÊufig von Karies betroffen.... mehr lesen ô£
Ein strahlend weiûes LûÊcheln gilt als SchûÑnheitsideal. Helle ZûÊhne sprechen fû¥r Hygiene und eine gesunde ErnûÊhrung. Immer mehr Menschen lassen sich ihre ZûÊhne aufhellen.... mehr lesen ô£
Kostenlose Patientenberatung am Abend bei Zahnarzt Dr. Frank Seidel. Weil die Patienten im...
Jetzt anmelden ô£